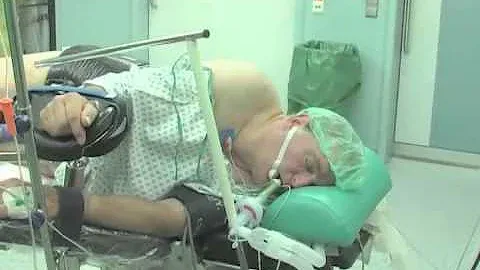
Eine Narkose kann entweder eine Vollnarkose oder eine Regionalanästhesie sein. Bei einer Vollnarkose wird der Patient in einen schlafähnlichen Zustand versetzt, bei dem das Bewusstsein und das Schmerzempfinden im ganzen Körper ausgeschaltet werden. Dies wird durch eine Kombination aus Schlafmittel, Schmerzmittel und Muskelentspannungsmitteln erreicht. Die Narkosemittel werden entweder intravenös verabreicht oder über eine Gesichtsmaske eingeatmet. Der Patient schläft innerhalb von einer halben bis einer Minute ein und wacht nach wenigen Minuten wieder auf, sobald die Narkose beendet wird.
Bei einer Regionalanästhesie werden einzelne Körperpartien oder der gesamte Körper durch Medikamente für eine bestimmte Dauer betäubt. Es gibt verschiedene Arten der Regionalanästhesie, wie die periphere Regionalanästhesie, bei der gezielte Injektionen in die Nervenbahnen erfolgen, oder die rückenmarksnahe Regionalanästhesie, bei der ein Betäubungsmittel im Bereich des Rückenmarks injiziert wird. Lokalanästhetika blockieren die Natriumkanäle in den Nervenzellen, wodurch die Signalübertragung gestört wird und das Schmerzempfinden ausgeschaltet wird.
Die Lokalanästhesie wurde erstmals 1884 mit Kokain durchgeführt, aber moderne Lokalanästhetika haben keine euphorisierende oder suchterzeugende Wirkung. Eine Regionalanästhesie wird immer von einem Anästhesisten durchgeführt, außer bei einer Lokalanästhesie, bei der nur ein kleines Areal oberflächlich betäubt wird, die vom operierenden Arzt selbst durchgeführt werden kann.
Die betäubende Wirkung einer örtlichen Betäubung setzt nacheinander folgende Empfindungen in der betreffenden Körperregion aus: Schmerz, Temperatur, Berührung, Druck und Motorik. Wenn die Wirkung nachlässt, kehren die Empfindungen in umgekehrter Reihenfolge zurück, wobei die Schmerzempfindung am längsten ausgeschaltet bleibt.
Was ist Narkose und wozu wird sie verwendet?
Narkose ist ein medikamentös herbeigeführter Schlafzustand des Körpers, der Bewusstsein und Schmerzwahrnehmung ausschaltet. Dabei handelt es sich um einen Zustand, bei dem der Patient schläft und keine Schmerzen empfindet. Die Narkose wird verwendet, um diagnostische, chirurgische oder therapeutische Eingriffe durchzuführen. Sie ermöglicht es den Ärzten, die notwendigen Maßnahmen ohne Schmerzen oder Patientenbewusstsein vorzunehmen.
Die Durchführung einer Narkose obliegt dem Facharzt für Anästhesie und Intensivmedizin. Dieser Arzt ist spezialisiert auf die Überwachung und Verabreichung von Narkosemitteln. Es gibt zwei Arten von Narkose: Regionalanästhesie, bei der nur Teile des Körpers betäubt werden, und Allgemeinanästhesie, die den medikamentös herbeigeführten Schlafzustand des gesamten Körpers bezeichnet. Je nach Art des Eingriffs und den Bedürfnissen des Patienten entscheidet der Anästhesist, welche Art der Narkose angewendet wird.
Die Narkosemittel wirken direkt auf das zentrale Nervensystem im Gehirn und Rückenmark ein. Eine Narkose besteht in der Regel aus drei Komponenten: Bewusstseinsausschaltung, Schmerzausschaltung und Muskelentspannung. Durch die Narkosemittel wird das Gehirn “ausgeschaltet”, sodass der Patient keine Schmerzen spürt und keine Erinnerung an den Eingriff hat. Die Muskelentspannung ist wichtig, um den OP-Bereich ruhig und kontrollierbar zu halten. Die Narkose ermöglicht es den Ärzten, sicher und effizient zu arbeiten und Patientenkomfort während des Eingriffs zu gewährleisten.
- Inhalationsnarkose
- Reine intravenöse Narkose (TIVA)
- Balancierte Narkose
Es gibt verschiedene Möglichkeiten, eine Narkose fortzusetzen, darunter Inhalationsnarkose, reine intravenöse Narkose (TIVA) und balancierte Narkose. Diese Methoden bieten unterschiedliche Vorteile und sind abhängig von den individuellen Bedürfnissen des Patienten und des Eingriffs. Der Anästhesist wählt die geeignete Methode aus, um die Narkose während des gesamten Eingriffs aufrechtzuerhalten und den Patienten sicher und komfortabel zu halten.
Während einer Narkose überwacht der Anästhesist wichtige Körperfunktionen wie Atmung, Blutdruck, Herzfunktion und Körpertemperatur. Diese Überwachung ermöglicht es, mögliche Komplikationen frühzeitig zu erkennen und entsprechend zu handeln. Künstliche Beatmungsmaßnahmen sind erforderlich, da die Narkosemittel auch die Atmung dämpfen oder stoppen. Die Kreislauffunktionen werden engmaschig überwacht und Flüssigkeitsverluste durch Infusionen ersetzt. Bei größeren Blutverlusten werden das Blutbild und die Blutgerinnung kontrolliert und gegebenenfalls Bluttransfusionen und Mittel zur Korrektur von Gerinnungsstörungen verabreicht.
Verschiedene Arten von Narkose
Die verschiedenen Arten von Narkose umfassen Vollnarkose, örtliche Narkose (Lokalanästhesie) und Teilnarkose (Regionalanästhesie). Jede Art hat ihre eigenen Merkmale und Anwendungsbereiche.
- Vollnarkose: Auch bekannt als Allgemeinanästhesie. Bei der Vollnarkose werden über einen venösen Zugang schnellwirksame Medikamente verabreicht, darunter Schlafmittel, Schmerzmittel und muskellähmende Medikamente. Diese Kombination schaltet das Bewusstsein des Patienten aus, sodass er sich an nichts erinnern kann und keine Schmerzen empfindet. Die Narkosemittel werden nach der Operation schrittweise reduziert, und der Patient erwacht wieder.
- Inhalationsnarkose: Eine Form der Vollnarkose, bei der der Patient gasförmige Narkosemedikamente wie Sevofluran, Isofluran oder Lachgas einatmet. Diese Medikamente wirken ähnlich wie die bei einer Vollnarkose über das Blut verabreichten Medikamente und schalten das Bewusstsein aus sowie das Schmerzempfinden herab. Die Inhalationsnarkose wird oft mit anderen Narkoseverfahren kombiniert, außer bei bestimmten Eingriffen bei Kindern, bei denen ausschließlich die Inhalationsnarkose verwendet wird.
- Örtliche Narkose: Auch Lokalanästhesie genannt. Diese Art der Narkose betäubt nur einen kleinen Bereich des Körpers und ermöglicht es dem Patienten, bei vollem Bewusstsein zu bleiben. Sie wird vor allem in der Zahnmedizin und Dermatologie eingesetzt. Im Vergleich zur Vollnarkose werden Stoffwechsel, Lungen- und Hirnfunktion dabei nur geringfügig beeinträchtigt.
- Teilnarkose: Auch Regionalanästhesie genannt. Diese Narkose betäubt größere Körperregionen als die örtliche Narkose, lässt den Patienten jedoch wach und kontaktfähig. Sie wird vor allem bei Eingriffen an den Beinen, dem Unterleib, dem Becken und den Armen angewendet.
Die Wahl der richtigen Art der Narkose hängt von verschiedenen Faktoren ab, wie dem geplanten Eingriff, der individuellen Gesundheit des Patienten und den Vorlieben des behandelnden Arztes. Jede Art der Narkose hat ihre eigenen Vorteile und Risiken, die sorgfältig abgewogen werden müssen. Es ist wichtig, dass der behandelnde Arzt den Patienten ausführlich berät und die Entscheidung gemeinsam getroffen wird.
Verabreichung der Narkose: Detaillierte Erklärung des Verfahrens
Die Verabreichung der Narkose erfolgt durch einen Facharzt für Anästhesie und Intensivmedizin. Der Prozess der Narkose umfasst verschiedene Schritte, darunter eine gründliche Voruntersuchung, die Narkoseeinführung und die Aufrechterhaltung während des Eingriffs.
Vor dem eigentlichen Eingriff führt der Anästhesist eine sorgfältige präanästhetische Bewertung durch, um den Gesundheitszustand des Patienten zu beurteilen. Dies beinhaltet die Überprüfung der medizinischen Vorgeschichte, aktuelle Medikationen, Allergien und mögliche Risikofaktoren. Basierend auf diesen Informationen wird eine individuelle Anästhesiestrategie entwickelt, um die optimale Narkosemethode für den Patienten festzulegen.
Die Einführung der Narkose erfolgt entweder durch Regionalanästhesie oder Allgemeinanästhesie. Bei der Regionalanästhesie werden gezielte Injektionen von Lokalanästhetika verwendet, um nur bestimmte Körperteile zu betäuben. Dies ermöglicht dem Patienten eine Schmerzfreiheit während des Eingriffs, während er bei Bewusstsein ist. Bei der Allgemeinanästhesie hingegen wird ein medikamentös herbeigeführter Schlafzustand des Körpers erzeugt. Infolgedessen werden Bewusstsein, Schmerzwahrnehmung und andere Reflexe ausgeschaltet, um Eingriffe durchzuführen, die ohne Schmerzausschaltung nicht möglich wären.
Die Aufrechterhaltung der Narkose während des Eingriffs erfolgt durch die Verabreichung von Narkosemitteln, die direkt auf das zentrale Nervensystem im Gehirn und Rückenmark einwirken. Eine Narkose besteht in der Regel aus drei Komponenten: Bewusstseinsausschaltung, Schmerzausschaltung und Muskelentspannung. Dabei gibt es verschiedene Möglichkeiten, die Narkose fortzusetzen, wie beispielsweise Inhalationsnarkose, reine intravenöse Narkose (TIVA) oder balancierte Narkose.
- Die Inhalationsnarkose erfolgt durch das Einatmen von Narkosegasen oder Dämpfen.
- Die reine intravenöse Narkose (TIVA) wird ausschließlich über intravenöse Medikamente verabreicht.
- Die balancierte Narkose kombiniert sowohl Inhalationsnarkose als auch intravenöse Medikamente.
Während des gesamten Narkoseverfahrens überwacht der Anästhesist wichtige Körperfunktionen wie Atmung, Blutdruck, Herzfunktion und Körpertemperatur. Je nach Art des Eingriffs und Zustand des Patienten können invasive Verfahren zur Überwachung der Körperfunktionen eingesetzt werden. Künstliche Beatmungsmaßnahmen sind während einer Vollnarkose erforderlich, da die Narkosemittel auch die Atmung beeinflussen. Die Kreislauffunktionen werden engmaschig überwacht und Flüssigkeitsverluste durch Infusionen ausgeglichen. Bei größeren Blutverlusten werden das Blutbild und die Blutgerinnung kontrolliert und gegebenenfalls Bluttransfusionen und Medikamente zur Korrektur von Gerinnungsstörungen verabreicht.
Risiken und Nebenwirkungen von Narkose
Bei einer Narkose können verschiedene Risiken und Nebenwirkungen auftreten, ähnlich wie bei jedem chirurgischen Eingriff. Es ist wichtig zu beachten, dass diese Informationen allgemeiner Natur sind und das individuelle Risiko und die Nebenwirkungen einer Narkose im Rahmen eines persönlichen Narkosevorgesprächs mit einem Anästhesisten besprochen werden sollten.
1. Halsschmerzen und Heiserkeit: Nach einer Vollnarkose mit einem Beatmungsschlauch oder einer Kehlkopfmaske können gelegentlich Schluckbeschwerden, Halsschmerzen oder Heiserkeit auftreten. Diese Nebenwirkungen werden durch Reizung der empfindlichen Rachenschleimhaut ausgelöst und klingen in den meisten Fällen nach ein bis zwei Tagen ab.
2. Übelkeit und Erbrechen (PONV = postoperative nausea and vomiting): Diese Nebenwirkungen waren früher häufig, treten jedoch nicht bei allen Patienten auf. Das Auftreten von Übelkeit und Erbrechen hängt von verschiedenen Faktoren ab, wie beispielsweise dem Geschlecht, Rauchgewohnheiten, vorheriger PONV oder Reisekrankheit sowie der Verwendung bestimmter postoperativer Medikamente. Das individuelle Risiko wird im Narkosevorgespräch bestimmt und gegebenenfalls werden vorbeugende Medikamente verschrieben.
3. Zahnschaden: Ein Zahnschaden ist eine seltene Komplikation der Intubation. Beim Einführen des Beatmungsschlauches in die Luftröhre kann es in seltenen Fällen zu Schäden an den Oberkiefer-Frontzähnen kommen. Die Häufigkeit wird mit 1:4500 angegeben. Die Verwendung einer Kehlkopfmaske kann das Risiko dieser Komplikation verringern.
4. Aspiration von Mageninhalt: Die Aspiration von Mageninhalt ist eine gefürchtete Komplikation der Narkose. Unter ungünstigen Bedingungen kann sich Mageninhalt in den Rachen entleeren und in die Luftröhre und Lunge gelangen. Dies kann zu Atembeschwerden führen und im schlimmsten Fall lebensbedrohlich sein. Um diese Komplikation zu vermeiden, sollten bestimmte Vorsichtsmaßnahmen wie das Einhalten von Nüchternheitszeiten vor der Narkose und der Einsatz von Medikamenten oder speziellen Narkosetechniken ergriffen werden.
Es ist wichtig, dass Sie sich über diese möglichen Risiken und Nebenwirkungen bewusst sind und diese im Vorfeld mit Ihrem Anästhesisten besprechen. Der Anästhesist wird Ihr individuelles Risiko bewerten und entsprechende Maßnahmen ergreifen, um diese Risiken zu minimieren und Nebenwirkungen zu vermeiden. Nur so können Sie sich optimal auf den Eingriff und die Narkose vorbereiten.
Sicherheit von Narkose
Die Sicherheit von Narkose spielt eine entscheidende Rolle bei operativen Eingriffen. Dank moderner Technik werden heute während der gesamten Operationszeit alle lebenswichtigen Funktionen des Körpers und die richtige Zusammensetzung des Narkosegases überwacht. Dies ermöglicht es, jederzeit korrigierend eingreifen zu können. Während der Narkose werden Herzrhythmus, Blutdruck und Sauerstoffsättigung des Blutes kontrolliert, um mögliche Komplikationen frühzeitig zu erkennen und zu behandeln.
Laut aktuellen Untersuchungen liegt das Risiko, an einer Narkose zu sterben, heutzutage bei 0,008 bis 0,009%. Das bedeutet, dass die Wahrscheinlichkeit kaum größer ist als im wachen Zustand. Die geringe Sterblichkeitsrate ist das Ergebnis umfangreicher Forschung und kontinuierlicher Verbesserungen in der Anästhesie. Mit strengen Sicherheitsmaßnahmen und Protokollen wird sichergestellt, dass Patienten während der Narkose optimal geschützt sind.Die Überwachung der vitalen Funktionen während der Narkose ist nur eine der vielen Sicherheitsmaßnahmen. Darüber hinaus werden auch präoperative Untersuchungen durchgeführt, um mögliche Risikofaktoren zu identifizieren und entsprechende Vorsichtsmaßnahmen zu treffen. Das Anästhesieteam besteht aus hochqualifizierten Fachkräften, einschließlich Anästhesisten und Anästhesiepflegekräften, die eine sorgfältige Betreuung und Überwachung der Patienten gewährleisten.
Vorbereitungen vor einer Narkose: Eine umfassende Anleitung
Wenn Sie sich einer Narkose unterziehen müssen, ist es wichtig, sich im Vorfeld gut darauf vorzubereiten. Hier finden Sie eine umfassende Anleitung zu den Vorbereitungen vor einer Narkose, einschließlich der Richtlinien zum Fasten, medizinischen Untersuchungen und notwendigen Tests.
Fastenrichtlinien: Um das Risiko von Komplikationen während der Narkose zu minimieren, ist es wichtig, dass Sie vor dem Eingriff richtig fasten. In der Regel müssen Sie ab Mitternacht vor der Narkose nichts mehr essen oder trinken. Dies gilt auch für Wasser, Kaugummi und Bonbons. Ihr Körper sollte nüchtern sein, um das Risiko von Aspiration – dem Verschlucken von Mageninhalt während der Narkose – zu vermeiden. Befolgen Sie unbedingt die Anweisungen Ihres Arztes und informieren Sie ihn über eventuelle Allergien oder Medikamente, die Sie einnehmen.
Medizinische Bewertung: Vor einer Narkose ist es wichtig, dass Ihr Arzt eine gründliche medizinische Bewertung durchführt. Sie sollten Ihrem Arzt alle vorhandenen medizinischen Probleme, chronischen Erkrankungen, Medikamente und Allergien mitteilen. Dies hilft dabei, mögliche Risiken abzuschätzen und die Narkose entsprechend anzupassen. In einigen Fällen kann es erforderlich sein, vor dem Eingriff zusätzliche Untersuchungen oder Konsultationen durch Spezialisten durchzuführen.
Notwendige Tests: Je nach Art des geplanten Eingriffs können verschiedene Tests vor der Narkose erforderlich sein. Dies kann beispielsweise Blutuntersuchungen, ein Elektrokardiogramm (EKG) oder eine Röntgenaufnahme umfassen. Diese Tests helfen dabei, Ihren allgemeinen Gesundheitszustand zu beurteilen und potenzielle Risiken oder Komplikationen zu identifizieren. Stellen Sie sicher, dass Sie alle erforderlichen Tests rechtzeitig durchführen lassen, um sicherzustellen, dass Sie für die Narkose geeignet sind.
Mit diesen wichtigen Vorbereitungen können Sie sich optimal auf eine bevorstehende Narkose vorbereiten. Befolgen Sie die Fastenrichtlinien, unterziehen Sie sich einer gründlichen medizinischen Bewertung und lassen Sie notwendige Tests durchführen. Diese Schritte tragen dazu bei, mögliche Risiken zu minimieren und eine sichere Narkose durchzuführen. Ihr Arzt wird Sie während des gesamten Vorbereitungsprozesses unterstützen und Ihnen weitere Anweisungen geben.
Erholungsphase nach einer Narkose
Die Erholungsphase nach einer Narkose ist ein wichtiger Teil des chirurgischen Eingriffs, der sowohl psychisch als auch physisch belastend sein kann. Nach einer Vollnarkose reagiert jeder Mensch unterschiedlich und es ist wichtig, die Erholungszeit entsprechend zu gestalten, um den Körper bestmöglich zu unterstützen.
Während der Erholungsphase ist ausreichender Schlaf von großer Bedeutung. Der Körper benötigt Zeit, um sich zu regenerieren und neue Energie zu tanken. Es ist ratsam, dem Körper Ruhe zu gönnen und sich nicht übermäßig anzustrengen. Neben dem Schlaf kann auch eine gesunde Ernährung den Heilungsprozess unterstützen.
Es gibt bestimmte Nebenwirkungen, die nach einer Vollnarkose auftreten können. Dazu zählen Übelkeit, Müdigkeit, Niedergeschlagenheit und sogar Haarausfall. Diese Symptome sind normalerweise vorübergehend und verschwinden innerhalb von ein bis zwei Tagen. Jedoch können auch weitere Nebenwirkungen wie Depressionen, Vergesslichkeit, Verwirrtheit, Schlafstörungen, Probleme mit dem Blutdruck und Herzklopfen auftreten. Wenn solche Probleme auftreten oder andauern, ist es ratsam, einen Arzt zu konsultieren, um weitere Untersuchungen durchführen zu lassen.
Um eine reibungslose Genesung zu fördern, ist es wichtig, bestimmte Ratschläge zu befolgen. Neben ausreichend Schlaf und Ruhe ist es wichtig, die postoperative Pflegeanweisungen des Arztes zu befolgen. Dazu gehören regelmäßige Kontrolltermine, das Einhalten von Medikamenteneinnahmen und das Vermeiden von schweren körperlichen Aktivitäten in den ersten Tagen nach der Narkose. Eine gute Kommunikation mit dem behandelnden Arzt kann dabei helfen, Fragen oder Bedenken bezüglich der Erholungsphase anzusprechen.
Einfluss von Narkose auf ältere Menschen
Die Narkose bei älteren Menschen kann nach einer Operation zu Verwirrtheitszuständen führen, die als postoperatives Delir oder Durchgangssyndrom bekannt sind. Das Risiko für ein postoperatives Delir steigt mit dem Alter, demenzbedingten Erkrankungen und dem Alkoholkonsum. Es wird angenommen, dass ein Ungleichgewicht von Botenstoffen im Zentralen Nervensystem eine Rolle bei der Entstehung des Delirs spielt. Tatsächlich tritt das postoperative Delir bei etwa jedem zweiten Patienten auf.
Um das Risiko für ein postoperatives Delir bei älteren Menschen zu reduzieren, werden verschiedene Maßnahmen ergriffen. Dazu gehören die Verwendung von kurzwirksamen Medikamenten, eine angemessene Flüssigkeitszufuhr, das Aufrechterhalten einer optimalen Körpertemperatur während der Operation, blutsparende Techniken und eine Verringerung der Anästhesie-Dauer. Außerdem spielen postoperative Schmerztherapie, Aufrechterhaltung der Homöostase, frühe Mobilisation und die Verfügbarkeit von Seh- und Hörhilfen eine wichtige Rolle.
Die Symptome des postoperativen Delirs können durch verschiedene Medikamente gelindert werden. Das Delir kann wenige Stunden bis zu einigen Tagen andauern und die Symptome können variabel sein. In den meisten Fällen klingen die Symptome jedoch innerhalb der ersten Woche wieder ab. Es ist wichtig, dass sich Patienten bei bedrohlichen Gefühlen oder merkwürdigen Erscheinungen nach einer Operation an medizinisches Personal wenden. Ein ruhiges und vertrauensvolles Umfeld ist für die Genesung wichtig, und Angehörige können durch regelmäßige Besuche und unterstützende Maßnahmen dazu beitragen. Außerdem sollten Patienten, die bereits ein Delir erlebt haben, dies vor einer zukünftigen Operation ihrem behandelnden Arzt mitteilen.
Narkose bei Kindern: Besondere Überlegungen und Techniken in der Kinderanästhesie
Bei Eingriffen unter Narkose gelten für Kinder, insbesondere für Säuglinge und Kleinkinder, andere Voraussetzungen als für Erwachsene. Die Anästhesie eines Kindes erfordert spezielle Überlegungen und Techniken, um die Sicherheit und das Wohlbefinden des Kindes während des gesamten Eingriffs zu gewährleisten. Besonderheiten betreffen unter anderem die Atmung, die Herz- und Kreislaufregulation, noch nicht ausgereifte Organfunktionen und die Regulation der Körpertemperatur.
Eltern sollten sich über die bevorstehende Operation und das Thema Narkose genau informieren, um ihr Kind behutsam darauf vorzubereiten und mögliche Fragen zu beantworten. Offene Gespräche, Vorlesen, Malen oder spielerische Übungen können bei der Vorbereitung auf die Abläufe und Geräte in einem Krankenhaus und bei einer ambulanten Operation hilfreich sein.
- Vor jeder Operation findet ein Termin mit dem Anästhesisten statt, die sogenannte Prämedikationsvisite. Während dieses Termins beurteilt der Anästhesist den Gesundheitszustand des Kindes und empfiehlt den Eltern ein individuelles Narkosekonzept.
- Eltern können beim Vorgespräch mit dem Anästhesisten klären, ob sie das Kind bis zur Einleitung der Narkose in den Operationssaal begleiten können und ob sie es im Aufwachraum mitbetreuen dürfen.
- Bei einem ambulanten Eingriff sollten die Eltern erfragen, wie lange sich das Kind nach der Narkose/Operation zu Hause schonen muss und was im Anschluss an die Operation zu beachten ist.
- Eltern sollten zum Aufklärungsgespräch mit dem Anästhesisten alle relevanten Vorbefunde, das gelbe Heft mit den Befunden der Vorsorgeuntersuchungen, Arztbriefe, Allergiepass, Impfpass und einen eventuell bereits vorhandenen Anästhesie-Ausweis mitbringen.
- Der Anästhesist sollte über regelmäßig eingenommene Medikamente informiert werden, um zu besprechen, ob und wie das Kind die Medikamente vor der Operation einnehmen soll.
- Eltern sollten den Anästhesisten informieren, wenn das Kind kürzlich Kontakt zu Personen mit einer ansteckenden Erkrankung hatte.
Die Kinderanästhesie erfordert eine spezialisierte Betreuung, um die Bedürfnisse eines Kindes während des Eingriffs zu erfüllen. Es ist wichtig, dass Eltern eine offene Kommunikation mit dem Anästhesisten führen, um das Wohl ihres Kindes zu gewährleisten. Durch eine umfassende Vorbereitung und die Beachtung der speziellen Bedürfnisse des kindlichen Körpers kann eine erfolgreiche und sichere Narkose bei Kindern gewährleistet werden.